Сахарный диабет – один из самых мощных факторов риска развития сердечно-сосудистых заболеваний. У 50% больных с СД 1 типа и у 80% людей с СД 2 типа регистрируется ранняя инвалидизация и преждевременная смертность в связи сердечно-сосудистыми осложнениями. Что же делать? Как избежать печальных последствий? Сегодня поговорим о влиянии сахарного диабета на сердечно-сосудистую систему, а точнее – о взаимосвязи сахарного диабета и ишемической болезни сердца (ИБС).
Как развивается ИБС при диабете?
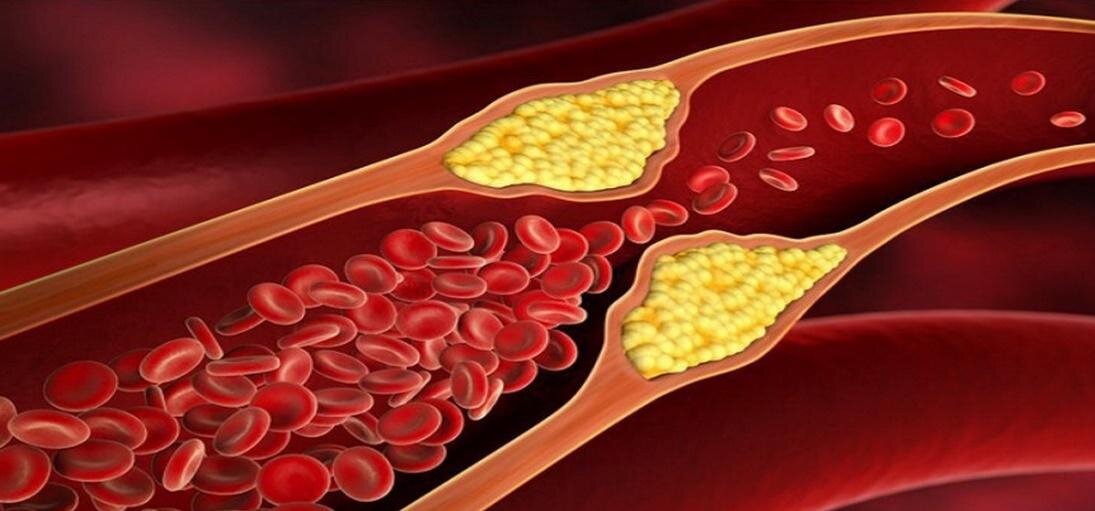
Ишемическая болезнь сердца является самым распространённым осложнением со стороны сердечно-сосудистой системы при сахарном диабете. ИБС вызывается сужением или блокированием кровеносных сосудов, которые питают мышцу сердца (миокард), который при этом испытывает кислородное голодание. При длительном течении диабета и длительной кислородной недостаточности развивается ишемия сердечной мышцы, которая может закончится инфарктом [1]. Субстратом ИБС чаще всего является атеросклеротическое сужение коронарных артерий (т.е. артерий, питающих миокард), как правило, не менее чем на 50-70%. Сужение сосудов происходит за счет уплотнения их стенки, образования в их толще бляшек, содержащих липиды (т.е. жиры), которые сужают просвет сосуда и ограничивают кровоток в кровоснабжаемой им зоне [2].
А причем здесь диабет, спросите вы. А при том, что диабет существенно усугубляет эти процессы в сосудах. При 1 типе СД ведущая роль в развитии ИБС отведена распространенному сужению мелких и крупных коронарных сосудов. Также из-за нехватки инсулина и недоступности глюкозы клетки миокарда переходят на получение энергии из жирных кислот. Такой процесс требует гораздо больше кислорода, а значит, при нагрузках его нехватка будет сильнее.
При втором типе диабета к этим нарушениям добавляются многочисленные атеросклеротические бляшки в артериях, поскольку этот тип диабета часто сопровождается повышенным уровнем жиров в крови. Их избыток способствует отложениям холестерина в сосудистой стенке с образованием тех самых бляшек. Их особенностью при повышении глюкозы является способность к разрыву. Именно они являются причиной закупорки сосуда тромбом при инфаркте и нестабильной стенокардии (предынфарктном состоянии) [3]. Еще одной особенностью атеросклероза при сахарном диабете является его раннее начало – где-то на 8-10 лет раньше по сравнению с теми, у кого сахарный диабет, например, отсутствует [4].
«Тихая ишемия» диабетика
На какие признаки следует обратить внимание диабетику, чтобы заподозрить ИБС?
Всем известно, что основным симптомом проблем с сердцем является боль в левой части груди. Однако, коварство ИБС при диабете состоит в том, что зачастую боль отсутствует. Поэтому она называется «тихой ишемией». «Тихая», «безмолвная» ишемия гораздо опаснее, риск внезапной остановки сердца в 3 раза выше, чем при обычной стенокардии. Пациенты со скрытым течением болезни обращаются к кардиологу только при обширном инфаркте, когда полное восстановление практически невозможно [3].
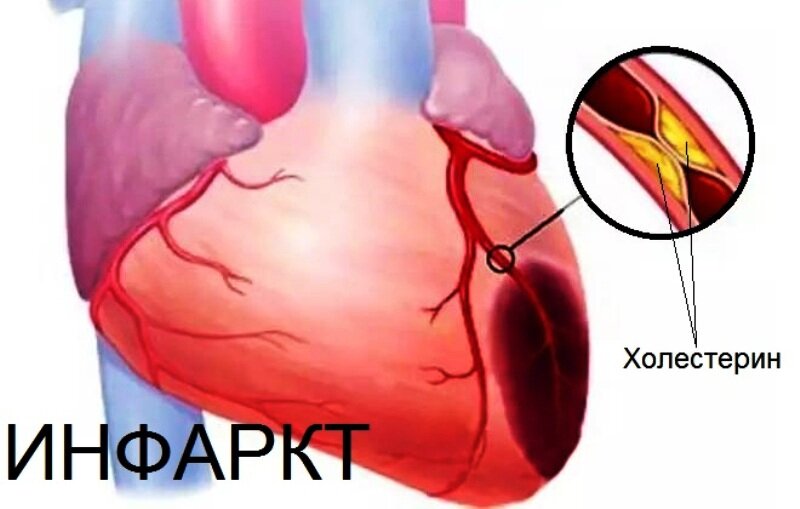
Есть очень интересное исследование, которое говорит о том, что если у пациента уже был инфаркт миокарда, но нет сахарного диабета, то частота повторного инфаркта миокарда составит 18,8%. А если перед нами пациент, у которого диагностирован сахарный диабет, и уже был инфаркт миокарда .то его риск повторного инфаркта миокарда будет в 2 раза выше [4].
Поэтому людям с диабетом надо обращать особое внимание на состояние своей сердечно-сосудистой системы. О наличии ИБС могут свидетельствовать такие признаки как: приступы одышки, кашля; перебои ритма; внезапная слабость, головокружение; резкие изменения частоты пульса и артериального давления; тошнота, спазм в животе; прилив жара, потливость [3].
Если у вас есть любой из этих признаков – обязательно расскажите об этом своему лечащему врачу. Он назначит все необходимые обследования, чтобы оценить питание сердечной мышцы. При этом привычной кардиограммы может быть недостаточно – понадобится суточный мониторинг (так называемое холтеровское мониторирование), УЗИ сердца, функциональные тесты, возможно – коронарография и т.д.
Как предотвратить катастрофу?
Прежде всего, следует исключить факторы, которые провоцируют развитие ИБС у всех, вне зависимости от наличия диабета – это алкоголь, курение и лишний вес.
Что касается людей с сахарным диабетом, то у них основой профилактики ИБС является также контроль уровня сахара в крови. Как вы помните, для этого достаточно принимать сахароснижающие препараты, назначенные врачом, быть физически активным и правильно питаться. При этом рацион должен соответствовать принципам лечения не только сахарного диабета, но и ИБС. Вот эти принципы:
Важно, чтобы калорийность диеты соответствовала энергетическим потребностям организма с учетом пола, возраста, степени физической активности.
При выраженном ожирении рекомендуется сокращение калорийности рациона до 1500-1700 ккал/сут с периодическим назначением разгрузочных дней.
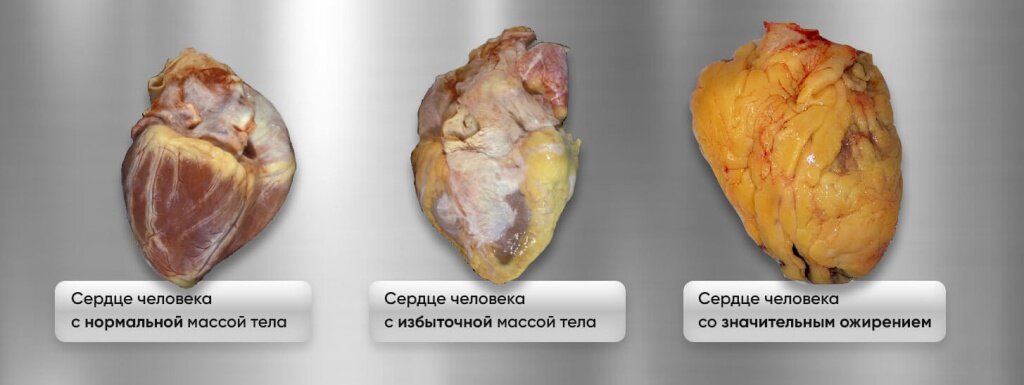
При избыточной массе тела следует исключить из рациона белый хлеб, макаронные изделия, ограничить до 1-2 раза в неделю блюда из картофеля и круп.
Необходимо контролировать количество и качественный состав жира в рационе. Ограничить экзогенный холестерин – то есть поступающий с пищей. Для этого нужно ограничить жирных сортов мяса (свинины, баранины). При этом не следует полностью отказываться от мяса, необходимо только сократить его употребление до 1 раза в 1-2 дня.
А что с колбасными изделиями?
А вот от готовых мясных изделий (колбас, сосисок, бекона и др.) стоит отказаться, как и субпродуктов (печень, почки, мозги). Они содержат наибольшее количество холестерина.
Птицу и яйца, конечно, можно. Но…
При приготовлении птицы следует удалять жир и кожу, предпочтительнее использовать цыплят и индейку.
Рекомендуется ограничить потребление яичных желтков (2-4 в неделю), жирных сортов сыра, сливочного масла, сметаны, сливок. Обязательно вводить в свой ежедневный рацион 2 столовые ложки растительного масла в натуральном виде. Для приготовления салатов предпочтительнее нерафинированное подсолнечное и кукурузное масло, для приготовления пищи – чередовать рафинированное подсолнечное, оливковое, рапсовое, кукурузное масла.
Необходимо включать в ежедневный рацион морские продукты (морская рыба, морская капуста, морские беспозвоночные – кальмары, мидии, гребешки и др.), содержащие полиненасыщенные жирные кислоты семейства омега-3.
Оптимизировать потребление пищевых волокон (клетчатки), которая способствует выведению холестерина из организма и нормализует деятельность пищеварительной системы. Она содержится в овощах и фруктах. Больше всего клетчатки – в яблоках, черной смородине, бобовых, капусте брокколи, отрубях. Поэтому, рекомендуется увеличить долю овощей и фруктов в рационе. Они должны стать составной частью каждого приема пищи. Овощи желательно употреблять в сыром или тушеном виде.

Обеспечить организм полноценным белком животного и растительного происхождения. Для этого стоит включать в рацион обезжиренные или с низким % жирности молочные продукты (2 стакана молока или кефира в день, 30 г обезжиренного сыра, 100 г творога), а также рыбу, курицу, индейку, постное мясо – примерно 100 г в день.
Необходимо обратить внимание на обеспечение организма необходимыми микроэлементами, в частности, калием, кальцием, магнием. Наибольшее количество калия содержится в моркови, картофеле, кабачках, бобовых, томатах, несколько меньшее – в большинстве фруктов, мясе, рыбе. Кальцием богаты молочные продукты, особенно, сыр, в меньшем количестве – бобовые, орехи, соевые продукты. Магний содержится в бобовых, орехах, злаках, некоторое количество – в молоке, гречке, рисе.
Следить за водно-электролитным балансом. Рекомендуется готовить блюда без соли. В незначительном количестве (5-6 г/сут) добавлять в готовые блюда.
Обеспечить правильную технологическую обработку продуктов и блюд – удаление экстрактивных веществ, исключение жареных, консервированных блюд, острых специй. Убрать из рациона кофеинсодержащие и тонизирующие напитки (крепкий чай, кофе, кока-кола и др.). Рекомендуются отварные, тушеные и запеченные блюда [5].
Мы в «Ботанике» позаботились о вашем рационе и приготовили множество не только вкусных, но и полезных блюд.
Готовые замороженные блюда «Ботаника» – низкоуглеводное готовое питание, с просчитанными гликемическим индексом и нагрузкой. Не содержит сахара и крахмала.
Наши блюда не считаются лечебными или диетическими. Они лишь призваны вам помочь с подсчетом уровня гликемической нагрузки для контроля сахара в крови. А за лечением необходимо обратиться к врачу.
Мы используем только экологические, натуральные ингредиенты, а удивительно вкусные рецепты составлены по рекомендациям врача-диетолога. Правильное и сбалансированное питание «Ботаника» – залог Вашего здоровья и хорошего самочувствия.
_
Список литературы:
1. Соседкова А.В. Сердечно-сосудистые риски при сахарном диабете // Официальный сайт 6-й городской клинической больницы (г. Минск). – Режим доступа: https://6gkb.by/informatsiya/polezno-znat/serdechno-sosudistye-riski-pri-sakharnom-diabete
2. Арсеничева О.В., Омельяненко М.Г. Ишемическая болезнь сердца. – Иваново: ФГБОУ ВО ИвГМА Минздрава России, 2021. – 109 с. – Режим доступа: https://ivgma.ru/attachments/62658
3. Опасное сочетание — диабет и стенокардия: на что обратить внимание больному // Медицинский центр «Победа». – Режим доступа: https://medcentr-pobeda.ru/articles/endokrinologiya/15214-opasnoe-sochetanie-diabet-i-stenokardiya-na-chto-obratit-vnimanie-bolnomu.html
4. Драпкина О.М. Кардиологические проблемы пациентов с сахарным диабетом // Интернист (15.07.2013). – Режим доступа: https://internist.ru/publications/detail/kardiologicheskie-problemy-pacientov-s-saharnym-diabetom/
5. Урютова О. Каким должно быть лечебное питание при ишемической болезни сердца // Официальный сайт Курской областной многопрофильной клинической больницы (06.06.2023). – Режим доступа: https://kurskokb.ru/novovsti/kakim-dolzhno-byt-lechebnoe-pitanie-pri-ishemicheskoj-bolezni-serdtsa